La rentabilité d’un robot chirurgical ne dépend pas de son prix d’achat, mais de la capacité de votre clinique à le faire fonctionner à son plein potentiel.
- L’investissement est moins technologique qu’organisationnel : sans une refonte des plannings, le robot devient un centre de coût.
- Le coût total de possession (TCO) sur 10 ans, incluant maintenance et formation, est un meilleur indicateur que le coût d’acquisition initial.
Recommandation : Avant même d’évaluer les machines, auditez vos flux de bloc opératoire pour déterminer le taux d’occupation potentiel de votre futur actif robotique.
En tant que directeur d’une clinique privée en Suisse, la question de l’acquisition d’un robot chirurgical est sans doute sur votre table. D’un côté, la promesse d’une précision inégalée, d’une image de marque ultramoderne et d’une meilleure prise en charge patient. De l’autre, un investissement initial qui se chiffre en millions de francs, et la crainte de voir cet équipement de pointe sous-utilisé, alourdissant vos charges d’exploitation.
Les discussions habituelles se concentrent souvent sur les bénéfices médicaux évidents : des incisions plus petites, des séjours hospitaliers plus courts. Ces arguments sont valides, mais ils ne constituent que la partie émergée de l’iceberg. Ils occultent la véritable question stratégique qui conditionne le succès ou l’échec d’un tel projet.
Et si la clé de la rentabilité ne résidait pas dans la machine elle-même, mais dans la transformation systémique qu’elle impose à votre bloc opératoire ? L’enjeu n’est pas d’acheter un outil, mais de construire un écosystème d’efficience autour d’un actif robotique. La rentabilité se niche dans les détails de l’organisation, de la planification et de la mutualisation.
Cet article propose de dépasser le débat sur le coût pour analyser les leviers du retour sur investissement. Nous verrons comment une vision stratégique centrée sur le taux d’occupation et l’optimisation des processus transforme ce qui pourrait être un fardeau financier en un avantage compétitif et médical durable, spécifiquement dans le contexte exigeant du système de santé suisse.
Pour vous guider dans cette réflexion stratégique, cet article est structuré pour répondre aux questions clés que se pose tout décisionnaire. Du bénéfice patient au casse-tête du ROI, chaque section aborde une facette de l’équation.
Sommaire : L’équation de la rentabilité de la chirurgie robotique en Suisse
- Pourquoi une opération robotisée réduit-elle la durée d’hospitalisation de 2 jours ?
- Comment passer du bistouri au joystick sans perdre la sensation du tissu ?
- Da Vinci ou Hugo RAS : quel système offre le meilleur retour sur investissement ?
- Le risque financier d’un robot sous-utilisé qui plombe les comptes de la clinique
- Comment optimiser le planning du bloc pour maximiser le taux d’occupation du robot ?
- Au-delà de l’outil : comment le robot augmente-t-il la valeur du chirurgien ?
- Penser sur 10 ans : pourquoi le coût total de possession prime sur le prix d’achat ?
- L’atout maître suisse : bâtir un écosystème d’innovation plutôt qu’une simple machine
Pourquoi une opération robotisée réduit-elle la durée d’hospitalisation de 2 jours ?
La réduction de la durée moyenne de séjour (DMS) est l’un des arguments les plus tangibles et financièrement impactants en faveur de la chirurgie robotique. Ce gain, souvent estimé à deux jours pour des procédures complexes comme la prostatectomie radicale, n’est pas un effet magique. Il est la conséquence directe du caractère mini-invasif de l’intervention. Contrairement à la chirurgie ouverte, l’approche robot-assistée ne nécessite que de petites incisions de quelques millimètres pour introduire les instruments et la caméra.
Cette approche a plusieurs conséquences bénéfiques immédiates pour le patient. Les traumatismes musculaires et tissulaires sont drastiquement réduits, ce qui entraîne une diminution significative des douleurs post-opératoires. Moins de douleur signifie une moindre consommation d’antalgiques et une mobilisation plus rapide du patient. De plus, la précision du geste robotique limite les saignements pendant l’intervention, réduisant le besoin de transfusions et les complications associées.
Pour une clinique, cette récupération accélérée se traduit directement en avantages économiques. Chaque journée d’hospitalisation évitée libère un lit, optimise le flux de patients et réduit les coûts liés aux soins infirmiers et hôteliers. Au-delà de l’économie directe, un patient qui se rétablit plus vite et avec moins de complications est un vecteur de satisfaction et de réputation pour l’établissement. C’est un cercle vertueux où l’amélioration de la qualité des soins génère une efficience économique. Comme le résume bien une analyse du service dédié, suite à une chirurgie robotique, le coût total de prise en charge du patient est donc réduit.
Comment passer du bistouri au joystick sans perdre la sensation du tissu ?
La principale appréhension des chirurgiens – et une question légitime pour tout comité de direction – concerne la perte du retour haptique, cette sensation du toucher si cruciale. Comment un praticien peut-il évaluer la tension d’une suture ou la résistance d’un tissu à travers une console et des manettes ? La réponse de la technologie est une surcompensation par la vision et la dextérité. La machine ne remplace pas le chirurgien, elle augmente ses sens et ses capacités.
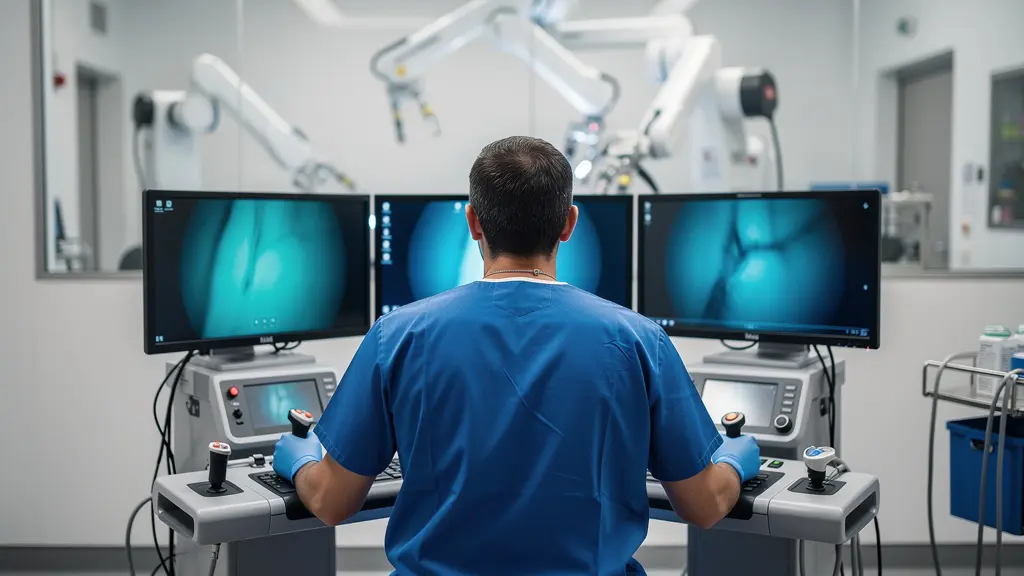
Ce paragraphe introduit un concept complexe. Pour bien le comprendre, il est utile de visualiser ses composants principaux. L’illustration ci-dessous décompose ce processus.

Comme le montre ce cliché, la précision est au cœur du système. Le chirurgien, confortablement assis à sa console, bénéficie d’une vision 3D haute définition et immersive, jusqu’à dix fois supérieure à l’œil nu. Cette vision magnifiée et stabilisée lui permet de distinguer des structures anatomiques fines, comme les nerfs et les vaisseaux, avec une clarté impossible en chirurgie ouverte ou laparoscopique classique. Cette acuité visuelle compense en grande partie l’absence de toucher direct. Le chirurgien apprend à « voir » la texture et la tension des tissus. De plus, les instruments robotiques, dotés de poignets « EndoWrist », offrent sept degrés de liberté de mouvement, surpassant la dextérité de la main humaine. Le système filtre également tout tremblement naturel, garantissant une précision millimétrique du geste.
La vision 3D stabilisée et la maniabilité des instruments dans tous les plans permettent une extrême précision
– Institut Gustave Roussy, Centre de chirurgie robotique Gustave Roussy
Da Vinci ou Hugo RAS : quel système offre le meilleur retour sur investissement ?
Une fois le principe de la chirurgie robotique validé, le choix de l’équipement devient une décision stratégique majeure. Le marché, longtemps dominé par le système Da Vinci d’Intuitive Surgical, voit arriver de nouveaux concurrents ambitieux comme le système Hugo RAS de Medtronic. Lequel représente le meilleur investissement pour une clinique privée en Suisse ? La réponse dépend de votre stratégie et de votre infrastructure existante.
La comparaison ne peut se limiter au prix d’achat. Il faut analyser le modèle économique global de chaque plateforme. Le tableau suivant synthétise les différences fondamentales entre les deux principaux acteurs.
| Critère | Da Vinci (Intuitive) | Hugo RAS (Medtronic) |
|---|---|---|
| Prix d’acquisition | 2-2,5 millions CHF | Information non divulguée (estimation: 30% moins cher) |
| Modèle économique | Écosystème fermé | Plateforme modulaire ouverte |
| Marquage CE | Depuis 2000 | Octobre 2021 |
| Adaptabilité bloc | Installation fixe volumineuse | Design modulaire flexible |
| Parts de marché mondial | Leader avec >5500 robots | Nouveau entrant |
Le Da Vinci représente la maturité et la sécurité d’un écosystème éprouvé. Avec des milliers de robots installés et une littérature scientifique abondante, c’est un choix qui rassure et qui bénéficie d’une forte reconnaissance. Cependant, son modèle fermé (instruments et maintenance captifs) et son coût d’acquisition élevé sont des freins. Une analyse économique a montré que les interventions réalisées avec le Da Vinci sont 25 à 30% plus chères aux Hôpitaux Universitaires de Genève. Le Hugo RAS, de son côté, mise sur la flexibilité avec une architecture modulaire et ouverte, potentiellement plus facile à intégrer dans des blocs opératoires de tailles diverses et promettant un coût par intervention plus faible. Le choix n’est donc pas seulement technique, mais philosophique : optez-vous pour la robustesse d’un leader établi ou pour l’agilité et le potentiel d’économies d’un challenger ?
Le risque financier d’un robot sous-utilisé qui plombe les comptes de la clinique
Le plus grand risque associé à l’acquisition d’un robot chirurgical n’est pas une défaillance technique, mais une défaillance organisationnelle : le robot « fantôme ». Un équipement à plus de deux millions de francs qui n’est utilisé que quelques heures par semaine devient un gouffre financier. L’amortissement de l’investissement, les coûts de maintenance annuels (souvent 10% du prix d’achat) et le coût des consommables spécifiques ne sont supportables que si la machine est utilisée de manière intensive. C’est là qu’intervient la notion cruciale de seuil de rentabilité.
Ce seuil n’est pas une donnée abstraite. Des études médico-économiques précises ont permis de le quantifier. Pour une plateforme robotique, il faut réaliser environ 430 interventions par an pour atteindre l’équilibre financier. Ce chiffre, qui peut varier selon la structure de coûts de l’établissement et le type d’interventions, représente près de deux opérations par jour ouvré. Atteindre un tel volume ne s’improvise pas ; cela exige une planification rigoureuse et une adhésion totale des équipes chirurgicales.
Étude de Cas : L’optimisation au CHU de Nice
L’exemple du CHU de Nice est éclairant. En 2020, l’équipe d’urologie a réussi à réaliser 460 interventions sur une seule plateforme robotique, dépassant ainsi le seuil de rentabilité. Selon le Dr Matthieu Durand, ce succès repose sur une méthode d’exploitation cadrée qui a permis de faire chuter le déficit par intervention de 3284€ à 1474€. Cela démontre que la rentabilité n’est pas une utopie, mais le résultat d’une stratégie d’utilisation volontariste.
L’enjeu pour un directeur de clinique est donc de s’assurer, avant même la signature du bon de commande, qu’un plan d’affaires solide existe pour garantir ce taux d’occupation. Quelles spécialités utiliseront le robot ? Les chirurgiens sont-ils formés et motivés ? Le planning du bloc peut-il absorber ce volume d’activité ? Ignorer ces questions, c’est prendre le risque de transformer un investissement d’avenir en un poids mort financier.
Comment optimiser le planning du bloc pour maximiser le taux d’occupation du robot ?
La rentabilité de l’actif robotique repose entièrement sur sa maximisation. Transformer un robot chirurgical en un centre de profit plutôt qu’en un centre de coût est un défi purement organisationnel. Il ne s’agit pas de travailler plus, mais de travailler plus intelligemment, en orchestrant l’ensemble des ressources du bloc opératoire autour de la plateforme.
L’optimisation commence par la création d’un « case-mix » multidisciplinaire. Se limiter à une seule spécialité (comme l’urologie) rend difficile l’atteinte du seuil de rentabilité. Il est impératif d’intégrer d’autres disciplines éligibles comme la chirurgie digestive, la gynécologie, ou la chirurgie thoracique. Cette mutualisation des coûts fixes entre plusieurs services est la pierre angulaire de l’équilibre financier. Cela implique une collaboration forte entre les chefs de service et une vision partagée par la direction de la clinique.
Ensuite, il faut s’attaquer au « turnover » de la salle, c’est-à-dire le temps entre deux interventions. La formation d’équipes dédiées (infirmiers de bloc, anesthésistes) connaissant parfaitement la préparation et l’installation du robot est essentielle. Chaque minute gagnée sur l’installation, le nettoyage et la préparation du patient suivant se traduit par une capacité opératoire accrue sur une journée. L’objectif est de créer un flux continu et prévisible, où le robot est l’élément central d’une chorégraphie parfaitement huilée.

Plan d’action pour maximiser le taux d’occupation du robot
- Définir les spécialités éligibles : Lister toutes les interventions (urologie, gynécologie, digestif…) et viser un taux de pénétration robotique de 45% à 85% pour ces procédures.
- Créer des équipes dédiées : Former un pool d’infirmiers et d’anesthésistes spécialisés pour réduire les temps de préparation et de « turnover » entre les patients.
- Établir un case-mix multidisciplinaire : Construire un planning qui mutualise l’utilisation du robot entre plusieurs services pour lisser la charge et optimiser l’amortissement.
- Analyser et réduire le coût par minute : Viser une réduction du coût par minute de bloc de 27€ à 24€ grâce à une planification optimisée et à la standardisation des processus, comme le suggère une étude sur l’efficience en chirurgie robotique.
- Élargir les indications chirurgicales : Mener une veille active pour intégrer de nouvelles procédures validées pour l’assistance robotique afin de multiplier l’activité.
Au-delà de l’outil : comment le robot augmente-t-il la valeur du chirurgien ?
L’analyse financière ne doit pas occulter un bénéfice moins quantifiable mais tout aussi stratégique : l’impact sur votre capital le plus précieux, le chirurgien. Le robot n’est pas là pour remplacer l’expert, mais pour augmenter ses capacités et préserver son savoir-faire sur le long terme. C’est un investissement dans la pérennité de l’excellence chirurgicale de votre établissement.
Le premier avantage est l’ergonomie. Des heures passées debout, dans des positions contorsionnées, usent physiquement les chirurgiens. La console robotique offre une position assise, confortable, qui réduit drastiquement la fatigue physique et la tension musculaire. Cet aspect, souvent sous-estimé, est fondamental. Un chirurgien moins fatigué est un chirurgien plus concentré, plus performant, et surtout, un chirurgien qui peut opérer plus longtemps et plus efficacement au cours d’une même journée.
Plus stratégiquement encore, cette ergonomie a un impact sur la durée de carrière. Des chirurgiens expérimentés, au sommet de leur art, sont parfois contraints de réduire leur activité à cause de douleurs chroniques (dos, cervicales). Le robot leur offre une seconde jeunesse opératoire. Comme le souligne une analyse des avantages de la chirurgie robot-assistée, cette position ergonomique et la vision 3D immersive permettent aux chirurgiens expérimentés d’opérer plus longtemps dans leur carrière. Conserver ces talents seniors est un avantage concurrentiel inestimable pour une clinique privée.
Enfin, le robot repousse les limites de ce qui est opérable. Il permet d’aborder des cas complexes avec une sécurité accrue, transformant des interventions à haut risque en procédures maîtrisées. Il décuple les capacités du praticien, rendant possibles des gestes d’une finesse jusqu’alors inenvisageable. Attirer et retenir les meilleurs talents chirurgicaux passe aussi par la mise à disposition des meilleurs outils.
Penser sur 10 ans : pourquoi le coût total de possession prime sur le prix d’achat ?
L’erreur classique dans l’évaluation d’un projet robotique est de se focaliser sur le prix d’acquisition affiché sur le devis. Un directeur avisé doit adopter une perspective à plus long terme et raisonner en coût total de possession (TCO). C’est une approche typiquement suisse, où la qualité et la durabilité priment sur l’économie à court terme. Le TCO intègre non seulement l’achat, mais aussi la maintenance, les consommables, la formation des équipes et les mises à jour logicielles sur une période de 7 à 10 ans.
Un système moins cher à l’achat peut se révéler plus coûteux sur la durée si ses instruments sont plus onéreux, si ses pannes sont plus fréquentes ou si le support technique est moins réactif. La fiabilité et la robustesse d’un système haut de gamme sont des actifs immatériels qui ont une valeur financière considérable. Chaque heure d’indisponibilité du robot pour cause de maintenance imprévue est une perte de revenus et une désorganisation majeure pour le bloc opératoire.
Le modèle suisse : le partenariat La Source-CHUV
Pionnière en 2012 dans le canton de Vaud, la Clinique de La Source a fait le choix d’un investissement initial important dans un robot Da Vinci. Plutôt que de le cantonner à un usage privé, elle a noué un partenariat public-privé unique avec le CHUV. Résultat : leur robot est l’un des plus utilisés de Suisse, voire de la francophonie. Cet exemple, rapporté lors de l’acquisition d’un nouveau modèle, démontre qu’un investissement de qualité, soutenu par une stratégie d’utilisation intensive et collaborative, optimise le coût par intervention sur le long terme et assure une rentabilité durable.
Le marché suisse a d’ailleurs déjà massivement adopté cette vision. Le fait que, selon Swiss Medtech, la majorité des prostatectomies radicales soient déjà réalisées avec assistance robotique, témoigne de la maturité et de la confiance des établissements dans la fiabilité des systèmes haut de gamme. L’équation est simple : un actif de haute qualité, même plus cher, garantit un taux de disponibilité maximal, condition sine qua non à l’atteinte du taux d’occupation nécessaire à la rentabilité.
À retenir
- La rentabilité d’un robot chirurgical dépend moins de son prix d’achat que de son taux d’occupation. Un seuil d’environ 430 interventions par an est nécessaire.
- L’investissement est avant tout organisationnel : la clé du succès réside dans une planification multidisciplinaire et la formation d’équipes dédiées.
- Le choix d’un système doit se baser sur le coût total de possession (TCO) sur 10 ans, intégrant fiabilité et maintenance, une approche particulièrement pertinente dans l’écosystème de qualité suisse.
L’atout maître suisse : bâtir un écosystème d’innovation plutôt qu’une simple machine
En définitive, la question de la rentabilité de la chirurgie robotique en Suisse dépasse le simple calcul financier. Elle touche à l’identité même de notre système de santé : l’excellence, l’innovation et la collaboration. La véritable force de la Suisse ne réside pas dans sa capacité à produire des machines moins chères, mais dans sa faculté à créer un écosystème d’innovation autour de la technologie.
Des entreprises suisses comme Distalmotion, avec son robot Dexter destiné à la laparoscopie, ne cherchent pas à concurrencer frontalement les géants établis sur le seul terrain du hardware. Elles innovent sur l’intégration, la flexibilité et l’ergonomie. Mais l’avantage compétitif va plus loin. Il réside dans la collaboration unique entre les hôpitaux universitaires, les cliniques privées, les hautes écoles et l’industrie MedTech.
La publication en 2024 d’un « État de l’Art de la Chirurgie Robotique » par les HUG et le CHUV en est la parfaite illustration. Ce type d’initiative collaborative montre que l’approche suisse consiste à maîtriser l’ensemble de la chaîne de valeur : non seulement la machine, mais aussi les logiciels d’assistance à la décision, l’intelligence artificielle pour l’analyse d’images, et surtout, les protocoles de formation avancés. C’est ce que l’on appelle la Chirurgie 4.0.
Pour un directeur de clinique, investir dans un robot, c’est donc faire le pari de s’inscrire dans ce mouvement. C’est offrir à ses équipes et à ses patients non pas un simple outil, mais un accès à un écosystème d’excellence en constante évolution. La valeur n’est pas dans l’acier du robot, mais dans l’intelligence collective qui l’entoure. C’est cet écosystème qui garantit une pertinence à long terme et un avantage concurrentiel que le prix d’une machine ne pourra jamais quantifier.
Pour déterminer si votre établissement est prêt pour cette transformation, la première étape n’est pas de choisir un robot, mais de réaliser un audit complet de vos flux opératoires actuels et de votre potentiel d’activité multidisciplinaire. C’est sur la base de cette analyse stratégique que votre décision d’investissement prendra tout son sens.